Objetivo de aprendizaje
Explicar los principios de la codificación de la información, las vías neuronales y la exploración de la vista y el sistema vestibulococlear.
Resultado de aprendizaje
- Describe las principales vías de transducción de señales, así como los circuitos neuronales implicados en la vista, audición y vestíbulo a través de la ejecución de pruebas de exploración neurológica.
- Predice las características clínicas a partir de supuestos patológicos en las vías de algunos nervios craneales.
Glosario de términos
Tiempo de latencia: Tiempo transcurrido (ms) desde la presencia del estímulo a la visualización de la respuesta en el registro.
Discromatopsia: alteración de la visión de los colores, entre los que se encuentran el daltonismo.
Miosis: Termino utilizado para indicar la disminución del tamaño o contracción de la pupila.
Nistagmo: Es el movimiento rápido e incontrolado de los ojos, el cual puede ser horizontal, vertical o giratorio.
Movimientos sacádicos: Es el movimiento de los ojos para buscar partes interesantes de una escena y construyendo un mapa mental referente a ella.
Esta práctica se dividirá en tres secciones: 1) Introducción, 2) vía visual y desarrollo de la práctica, y
3) vía vestibulococlear y desarrollo de la práctica. También se pueden realizar potenciales evocados visuales y auditivos (ver Anexo, al final de esta práctica).
1. Introducción
La exploración neurológica es una de las herramientas clínicas más importantes con las que cuentan los médicos para detectar y diagnosticar alteraciones del sistema nervioso central. Para llevarla a cabo, se deben tener conocimientos de la anatomía y la fisiología del sistema nervioso, así como las principales alteraciones y su relación con lesiones detectables. En esta practica se revisará la vía visual y el sistema vestibulococlear a partir de su exploración y de manera opcional, la evaluación con potenciales evocados. Se denomina potencial evocado a la actividad eléctrica generada en el tejido nervioso como respuesta a un estímulo. Existen numerosos tipos de potenciales en función del estímulo sensorial realizado (auditivo, visual o somatosensorial).
2. Vía visual
La vía visual está en relación con el segundo nervio craneal (óptico), mientras que sus reflejos están relacionados con el tercer (motor ocular común) y quinto nervio craneal (trigémino).
Segundo nervio craneal (Óptico)
En la vía visual, los axones de las neuronas ganglionares de la retina forman el nervio óptico o segundo nervio craneal, que se dirige al quiasma óptico empaquetados en dos partes (la parte nasal y la parte temporal), en el quiasma se entrecruzan (pero solo se cruza la información de la parte nasal, mientras que la parte temporal permanece intacta) y dirigen a través de las cintillas ópticas al núcleo geniculado lateral. Una vez haciendo relevo en dicha región talámica pueden salir fibras conocidas como radiación óptica que van hacia el área visual primaria (área 17 de Brodmann), secundaria y terciaria (área 18 y 19 de Brodmann, respectivamente) (Figura 1). Esta vía también tiene fibras colaterales hacia el colículo superior para regular la actividad de los núcleos de los nervios III y IV para los movimientos conjugados.
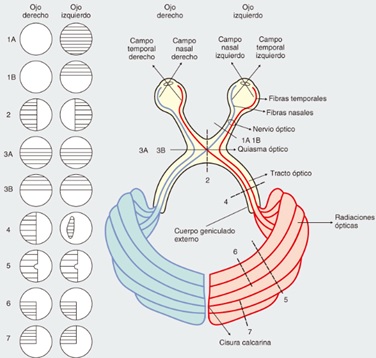
Figura 1. Vía óptica (derecha) y sus alteraciones del campo visual (izquierdo). 1. Nervio óptico. 2. Quiasma óptico. 3. Quiasma óptico. 4. Cintilla óptica. 5, 6 y 7. Radiaciones ópticas.
- Exploración de la vía visual
Materiales
- Tabla de Snellen
- Tabla de Ishihara
- Oftalmoscopio
- Lámpara de exploración (puede ser la del oftalmoscopio)
Técnica de exploración:
Van a realizar cada una de las actividades que se muestran a continuación y comparar sus resultados con los otros compañeros del grupo.
- Agudeza visual: se valora con las pruebas para la visión lejana (tabla de Snellen) y visión cercana (cartilla de Jeager). La tabla de Snellen consiste en una serie de letras de tamaño decreciente colocadas a una distancia de 6 metros: el paciente debe leer cada línea desde la primera hasta que no sea capaz de distinguir más detalles.
- Campimetría: El método más accesible es realizar la campimetría por confrontación. En esta el explorador se coloca frente al paciente y compara el su campo visual con el del paciente (considerando que la persona que explora se considera como alguien sin alteraciones). Se realiza movilizando un objeto (lápiz o pluma con tapa de color) para valorar los cuadrantes de cada ojo.
- Colorimetría: Se realiza con las tablas de Ishihara, se le solicita al paciente que lea un numero compuestos por números de distintos colores distribuidos sobre un fondo de puntos de diferentes colores. Cuando una persona tiene alguna discromatopsia, leen un número, mientras que las personas con visión cromática normal leen otro.
- Fondo de ojo: Se realiza con un oftalmoscopio, para realizarlo es importante que haya poca luz en el lugar para que la pupila se encuentre dilatada e inicialmente no se recomienda dilatar farmacológicamente las pupilas del paciente.
Se le indica al paciente que se retire los lentes en caso de tener (también al explorador) y mire a un punto fijo durante todo el examen. El explorador se coloca a 10 cm del paciente, utilizando el oftalmoscopio en su mano derecha, para evaluar el ojo derecho del paciente, su mano libre apoyada sobre la cabeza del paciente y utilizando el pulgar para mantener el parpado superior abierto, de la misma manera realiza la revisión del ojo contrario. Se evalúan las siguientes estructuras: papila o disco óptico, las arterias retinianas, las venas retinianas, su relación debe ser de 2/3, la excavación fisiológica y por último la macula (figura 2).
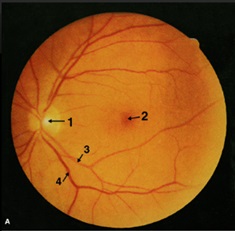
Figura 2. Componentes del fondo de ojo normal (ojo izquierdo). 1. Papila óptica; 2. Mácula; 3. Arteria; 4. Vena.
- Reflejo fotomotor: Para evaluarlo, el explorador se coloca frente al paciente, con una ligera lateralización para evitar provocar el reflejo de acomodación. Se evalúa cada pupila por separado, estimulándola con una luz más intensa que la ambiental y en una persona sin alteraciones se deberá provocar miosis.
- Reflejo consensual: Se estimula con una luz un ojo y se observa la respuesta pupilar en el ojo opuesto (miosis), para que sea explore de manera adecuada, el explorador debe colocar la mano sobre le línea media en la nariz del paciente para evitar que la luz puesta en el ojo estimulado llegue al otro ojo.
- Reflejo de acomodación y convergencia: Se le solicita al paciente que mire a un punto lejano y después dirija su mirada hacía el dedo del explorador colocado a 30 cm, entonces se producir miosis y convergencia de los ojos.
Una vez hechas las comparaciones respondan:
- ¿Los resultados fueron iguales?
- Si existieron variaciones, ¿a qué pudo deberse?
- ¿Existes compañeros con miopía o astigmatismo? y ¿cuál es la fisiopatología de estas alteraciones visuales?
- ¿Los reflejos de acomodación fueron iguales en todos los compañeros? ¿Por qué?
- Algunas intoxicaciones por drogas se pueden ver en los ojos ¿qué se está buscando?
3. Sistema vestibulococlear
El nervio vestibulococlear es el octavo nervio craneal y consta de dos partes: el nervio vestibular y el coclear. Ambos comienzan en el oído interno (figura 3).
El nervio vestibular lleva información desde el sáculo y el utrículo sobre la posición de la cabeza y desde los conductos semicirculares sobre los movimientos de esta. Está formado por un complejo de núcleos cuyas fibras aferentes provienen del sáculo, utrículo y los conductos semicirculares. Sus fibras eferentes alcanzan el cerebelo a través del pedúnculo cerebeloso inferior y descienden hasta la médula espinal para formar el fascículo vestibuloespinal. A través del fascículo longitudinal medial se comunican con los N. III, IV y VI. Las fibras ascendentes llegan hasta la corteza.
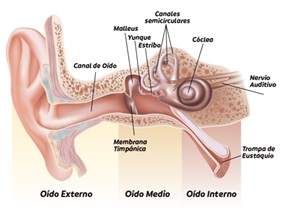
Figura 3. Se observa la distribución del oído en externo (pabellón auricular y canal auditivo), medio (membrana timpánica, martillo, yunque y estribo) e interno (cóclea, canales semicirculares, utrículo, sáculo, nervio auditivo y nervio coclear).
El nervio coclear pertenece a la vía auditiva, esta a su vez se puede dividir en central y periférica. La vía involucrada en el procesamiento del estímulo sonoro es la vía auditiva central, en la cual las fibras aferentes cocleares realizan sinapsis en las neuronas de los núcleos cocleares dorsales y ventrales. Estas neuronas dan lugar a axones que contribuyen a las vías auditivas centrales. Algunos de los axones procedentes de los núcleos cocleares se decusan al lado contralateral y ascienden por el lemnisco lateral, el principal tracto auditivo ascendente. Otros conectan con varios núcleos ipsilaterales o contralaterales, como los núcleos olivares superiores, que se proyectan a través de los lemniscos laterales ipsilateral y contralateral. Cada lemnisco lateral finaliza en un colículo inferior. Las neuronas del colículo inferior se proyectan hacia el núcleo geniculado medial del tálamo, que da lugar a la radiación auditiva. La radiación auditiva finaliza en la corteza auditiva (áreas 41 y 42), localizada en las circunvoluciones temporales transversales del lóbulo temporal (figura 4).
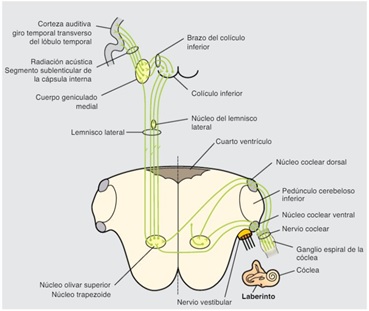
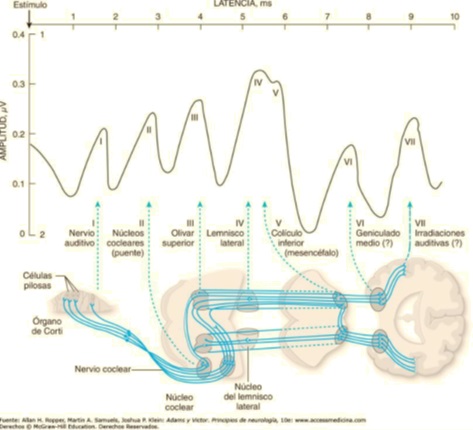
Figura 4. Esquema de la vía auditiva.
3.1 Exploración de la vía vestibulococlear.
Técnica de exploración:
Los componentes del nervio vestibulococlear se exploran separados.
3.1.1 Material para explorar el nervio coclear:
- Diapasón
Nervio coclear: Debe valorarse la conducción aérea y ósea del sonido mediante las pruebas de Rinne y de Weber (figura 5).
En la prueba de Rinne se coloca el mango del diapasón en la apófisis mastoides del sujeto examinado, pidiéndole que nos diga cuándo deja de percibirlo; a continuación, acercamos las varillas del diapasón al pabellón auditivo pidiéndole que nos diga si percibe aún por vía aérea. La vibración del diapasón colocado frente al pabellón auricular debe de ser más fuerte y duradera que la percibida sobre la apófisis mastoides, esto es un Rinne normal o positivo (figuras 5B y 5C).
En la prueba de Weber se coloca el mango del diapasón en el centro de la frente del paciente, en condiciones normales la resonancia debe de ser la misma en ambos oídos. Cuando el sonido se escucha más en un lado que en otro se trata de lateralización del Weber (figura 5A).
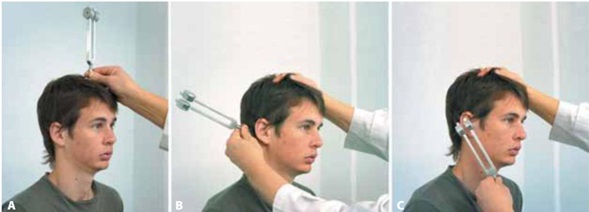
Figura 5. Exploración del VIII nervio craneal (nervio coclear). A. Prueba de Weber. B y C. Prueba de Rinne.
3.1.2 Nervio vestibular
Material para explorar el nervio coclear:
- Conocer la técnica de exploración.
- Agua tibia a 7°C más que la temperatura corporal (36 + 7 = 43°C)
- Pipetas o jeringas de 5 ml
- 1 vaso para el agua tibia
a) Pruebas calóricas: se estimula el canal semicircular horizontal, y a través suyo, al nervio vestibular superior introduciendo agua a diferentes temperaturas. Se efectúa colocando al paciente en posición supina con la cabeza flexionada hacia arriba unos 30°. Durante la estimulación calórica con agua siete grados más calientes que el cuerpo se produce un nistagmo horizontal con el componente rápido hacia el oído estimulado. Un estímulo siete grados centígrados más frío que el cuerpo produce el efecto contrario sobre la columna de endolinfa, causando nistagmo que se dirige al lado opuesto al oído estimulado.
(Esta es una exploración habitual en la clínica, pero que no realizaremos en el laboratorio de Fisiología).
b) Reflejo vestibuloespinal: Este reflejo interviene en la posición de la cabeza con respecto al medio, para evaluarlo se le solicita al paciente que con los brazos e índices estirados al frente, toque con la punta de sus índices los índices del examinador. Debe repetir esta maniobra subiendo y bajando los miembros superiores con los ojos cerrados. Cuando existe una lesión los índices tienden a desviarse hacía el lado afectado.
c) Prueba de Romberg: Se le solicita al paciente que permanezca de pie en posición de firmes y con los ojos cerrados. Una persona sin alteraciones podrá mantenerse en dicha posición, mientras que una persona con alguna lesión vestibular tiende a inclinarse hacía un lado (lateropulsión) e incluso, aunque infrecuente puede caerse.
d) Prueba de Unterberger: Con el paciente de pie y los ojos cerrados, se le solicita que marque el paso sin moverse de lugar. En caso de que exista una lesión vestibular, se observa una rotación del cuerpo en el sentido del laberinto afectado.
Una vez realizadas las pruebas, comparen los resultados obtenidos entre sus compañeros y respondan:
- ¿Hubo diferencias entre los compañeros?
- ¿A qué se pueden deber estas diferencias?
- ¿En qué casos encontraríamos alteraciones de la vía auditiva?
- ¿En qué casos encontraríamos alteraciones del vestíbulo?
3.1.3 Viñeta clínica
Indicaciones: Lee la viñeta clínica que se presenta a continuación, investiga los términos que desconozcas y responde las preguntas que se encuentran posteriormente.
“Lactante de cuatro meses con movimientos horizontales conjugados de ambos ojos que se incrementan con el estímulo lumínico e inclinación cefálica de carácter intermitente. Las pupilas son isocóricas, normorreactivas con oculomotricidad y resto de exploración neurológica normal. La madre refiere que presenta dichos movimientos desde el mes y medio de vida. No refiere antecedentes personales de interés, con periodo neonatal, desarrollo psicomotor y antropométrico normal. Tras exploración oftalmológica con fondo de ojo y potenciales visuales evocados, exploración neurológica con resonancia magnética normal, es diagnosticado de nistagmo congénito motor”.
- ¿Qué es el nistagmo congénito?
- ¿Por qué se puede presentar nistagmo en un lactante?
- Desarrolla una hipótesis sobre ¿a qué se puede deber este nistagmo?
4. Referencias
- Fisiología Humana. Un enfoque integrado. 8va Edición. Médica Panamericana. 2019.
- Kandel, Schwartz, Jessell, Siegelbaum & Hudspeth. Principles of neural Science. 6ª Edición. Mcgraw-Hill. 2021.
- Argente y Álvarez. Semiología Médica. (3ª. Ed). Buenos Aires, Argentina: Médica Panamericana; 2021.
- Ropper A, Samuels M. Adams y Víctor, Principios de neurología. 9ª ed. México: McGraw-Hill I; 2011.
- García Ballesteros, J. G., Garrido Robres, J. A., & Martín Villuendas, A. B. Exploración neurológica y atención primaria. Bloque I: pares craneales, sensibilidad, signos meníngeos. Cerebelo y coordinación [10.1016/j.semerg.2011.02.009]. Medicina de Familia. SEMERGEN. https://doi.org/10.1016/j.semerg.2011.02.009
- O. C. (2014). Potenciales evocados auditivos de corteza: Complejo P1-N1-P2 y sus aplicaciones clínicas. Revista De Otorrinolaringología Y Cirugía De Cabeza Y Cuello, 74(3), 266-274. doi:10.4067/s0718-48162014000300012
- Resa Serrano E, Blasco Ventas A, Jiménez-Castellanos Holgado L, García Carreras J, Alcaide Sarabia M, Torres Torres MC. Nistagmo en un lactante, ¿cuándo debo alarmarme? Rev Pediatr Aten Primaria Supl. 2021;(30):240-1.
Anexo: Potenciales evocados
Materiales
- Electromiógrafo con programas de captura y registro para potenciales evocados.
- Electrodos de superficie (activo-referencia-tierra).
- Gel conductor.
- Algodón y alcohol.
Potenciales evocados visuales (PEV)
En los PEV PATTERN (Cuando se usa el estímulo en forma de tablero de ajedrez) se identifican normalmente tres picos, con variación sucesiva de la polaridad negativa-positiva-negativa respectivamente, con latencias de los picos de 70 ms, 100 ms y 135 ms, la P-100, o primera positividad que ocurre en latencia alrededor de los 100 ms, es la más constante y útil en el estudio clínico. Su latencia normal varía entre 89 y 114 ms con una amplitud de 3-21 μV. y un rango de diferencia máxima entre los dos ojos de 6 ms.
Metodología para la prueba de PEV
- Condiciones del sujeto de experimentación:
- El sujeto se sienta cómodamente en una silla, frente a la pantalla de computadora (instalada a 85 cm del nasión).
- Previo a la realización del examen se le hace un chequeo de la agudeza visual. Si el sujeto lleva gafas de corrección, el examen de PEV se hace con éstas. Se cubre con un parche negro el ojo que no va a ser examinado.
- La respuesta evocada se registra mediante la colocación de electrodos en el área occipital. Se emplea el montaje de Halliday con un mínimo de 5 electrodos colocados de la siguiente forma: el electrodo central en la línea media, a 5 cm por encima del inion; los demás electrodos desde aquel punto lateral 5 y 10 cm a cada lado; estos registran las respuestas de cada hemisferio. Como referencia, se utiliza un electrodo colocado en FZ del sistema 10-20 y un electrodo de tierra se coloca en el lóbulo de una de las orejas del sujeto o bien en FPZ (del sistema 10-20). La impedancia de los electrodos se mantiene estrictamente por debajo de los 5 000 Ohm. Después de la colocación de los electrodos, se procede a oscurecer el cuarto de examen (lo mejor posible).
- La técnica para la obtención de los PEV consiste en aplicar un estímulo visual de patrón de cuadros reversibles en un tablero de ajedrez que aparece en la pantalla de la computadora, en el cual el cuadro blanco se vuelve negro y el negro se vuelve blanco con una frecuencia de 2 cambios en un segundo. Este estímulo se presenta por separado en cada ojo al campo visual completo, a cada uno de los hemicampos y al campo central.
- La respuesta recogida por los electrodos es amplificada 33 000 veces y filtrada a 0.1-200 HZ. Se promedian 100 barridos de 320 ms de duración.
- Para garantizar la exactitud de las respuestas se realiza un mínimo de 2 ensayos prueba.
Procedimiento
- Se realiza la exploración de cada ojo por separado, por lo que se ocluye alternativamente cada uno de los ojos con un cartón obscuro, dejando libre el ojo que va a ser estimulado.
- La estimulación inicia cuando los cuadrados comienzan a alternarse rítmicamente de forma y color, según una frecuencia establecida, quedando fijo el punto guía en el centro de la pantalla.
- Se suelen utilizar dos series de 100 estímulos por cada ojo y en dos frecuencias espaciales diferentes para el tablero de ajedrez, es decir, una frecuencia baja con cuadrados grandes y en menor número y una frecuencia alta con cuadrados más pequeños y en mayor número.
- Se le pide a la persona que mire fijamente al punto guía (centro de la pantalla), procurando no perderlo de vista ni distraerse con el movimiento alterno de los cuadrados, debiendo permanecer atento y concentrado.
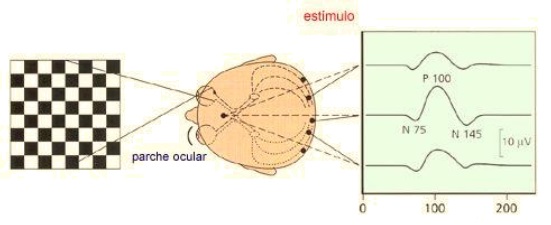
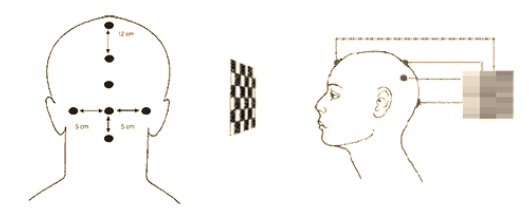
Figura anexo 1. Localización posterior de los electrodos en los PEV.
Potenciales evocados auditivos (PEA)
Para que una persona pueda percibir un sonido requiere de la activación de la vía auditiva periférica y central, la primera se encarga de la transformación de las variaciones de presión sonora que llegan al tímpano en impulsos eléctricos y la segunda de la interpretación de estos estímulos en el SNC. La activación de la vía auditiva central se puede estudiar mediante potenciales evocados auditivos (PEA). El parámetro más utilizado para evaluarlos es el tiempo de latencia, definido como el tiempo transcurrido (ms) desde la presencia del estímulo a la visualización de la respuesta. A partir de esta clasificación es posible agrupar a los PEAT (potencial evocado auditivo de tronco cerebral) de latencia temprana, media y tardía.
El PEAT corresponde a un PEA de latencia temprana que nos permite evaluar la vía auditiva. Para hacerlo se utiliza como estímulo un sonido breve como un “clic”, generados por un estimulador que se coloca en la región mastoidea. El estímulo se aplica en el lado a evaluar mientras se enmascara la audición del otro lado con ruido blanco. La ventaja de este método es que permite evaluar cada vía auditiva por separado.
En cada oído se registra una serie de cinco ondas y cada una de ellas corresponde con un punto distinto dentro de la vía auditiva central, se observan respuestas en los primeros 10 ms, y tienen gran utilidad clínica como herramienta para la estimación de la audición, así como en el topodiagnóstico de lesiones que afectan al sistema auditivo.
Metodología para la prueba de PEA
- Condiciones del sujeto de experimentación: El voluntario debe encontrarse en reposo, tranquilo y confortable.
- Condiciones del registro: Los electrodos que se colocan sobre la piel limpia (favorece una impedancia menor de 5 000 Ohm) siguiendo la técnica 10-20 para EEG, el electrodo activo en posición M1 y M2, dependiendo cual sea el lado estimulado (el registro se hace ipsilateral al estímulo), el electrodo de referencia se coloca en Cz y el de tierra en Fpz.
Características del estímulo:
- Se usan estímulos tipo clic de breve duración (100 μs), con una frecuencia de estimulación de 11.1 Hz para la fase neurológica y 33.1 Hz para la fase audiológica, la ventana de análisis es de 10 ms para la primera y 20 s para la segunda, se utilizan filtros de baja frecuencia (pasa altas) en 150 Hz y de alta frecuencia (pasa bajas) en 3000 Hz. Se obtiene un trazo promedio (de 1000 respuestas obtenidas), además se recomienda realizar una réplica para cada oído a evaluar.
- Se recomienda encontrar el umbral de cada oído, para lo cual, en la fase audiológica se disminuye intensidad de 10 en 10 dB hasta encontrar el umbral para cada oído (la mínima intensidad en donde se evoca la onda V).
Localización de electrodos:
La localización que se usa consiste en dos electrodos de referencia (en el lóbulo de cada oreja), un electrodo de tierra (en el nasión) y un electrodo activo (en el vertex, Cz).
Antes de iniciar, asegúrese que el paciente se encuentra cómodo (sentado o en decúbito dorsal) y siempre atento a la aplicación del estímulo.
- Inicie el programa de registro.
- Los filtros se encontrarán en 10-30 Hz y en 2,500-3,000 Hz (-3 dB).
- Asegúrese que el registro esté libre de ruido eléctrico.
- Defina dos canales de registro. El canal 1 es para el oído ipsilateral a Cz, el canal 2 para el contralateral.
- Registre la actividad eléctrica durante un minuto sin estimulación y verifique que el nivel de ruido eléctrico sea mínimo.
- Coloque los audiófonos en el sujeto y aplique un estímulo auditivo de frecuencia e intensidad conocidas en uno de los oídos.
- Use estímulos con las siguientes frecuencias: 5 Hz, 10 Hz, 100 Hz y 200 Hz.
- Ajuste intensidad del sonido para cada sujeto entre 40-80 dB.
- Verifique la respuesta fisiológica del individuo (regularmente se observa una serie de ondas en un intervalo de 10 ms).
- Puede aplicar un sonido blanco (ruido blanco de enmascaramiento en el oído contralateral al estimulado).
- Una vez registrada la respuesta a un estímulo auditivo almacénela en la computadora.
- Aplique el resto de las frecuencias de estimulación y almacene cada una de ellas.
- Repita el procedimiento anterior en el otro oído.
- Entre cada tren de estímulos deje descansar al sujeto durante 5 minutos.
- Repita el proceso anterior para estimulación biaural.

Figura anexo 2. Relación vía auditiva-respuesta eléctrica. PEA de latencia temprana.
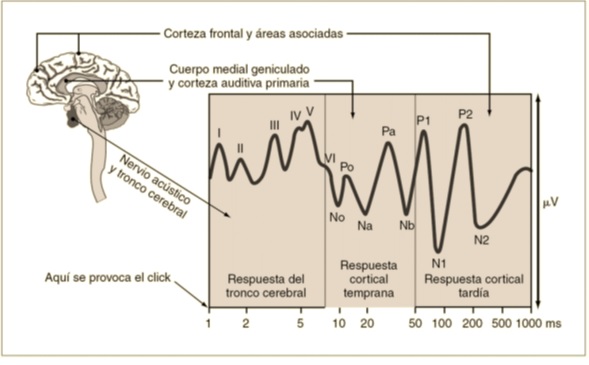
Figura anexo 3. Integración de PEA de respuesta temprana a tardía.
Esta obra está bajo una
Licencia Creative Commons
Atribución 4.0 Internacional



Comentarios recientes