Objetivos de aprendizaje
- Explica los procesos fisiológicos dentro de la inspiración y espiración, y extrapola la mecánica ventilatoria a lo observado durante la espirometría.
Resultado de aprendizaje
- Analiza las fuerzas que participan en los procesos de inspiración y espiración, y las correlaciona con los factores que afectan el flujo de aire durante la ventilación.
Glosario de términos
Capacidades pulmonares: Combinación de dos o más volúmenes pulmonares.
Disnea: Dificultad para respirar (sensación de falta de aire).
Espirometría: Estudio no invasivo estudio del volumen y ritmo del flujo de aire inspirado y espirado por unidad de tiempo y de manera forzada.
Espirograma: Es el registro del movimiento del volumen de aire que entra y sale de los pulmones
Hipocratismo digital: También conocido como acropaquia, es la deformidad de las falanges distales de los dedos (“dedos en palillo de tambor”).
Murmullo vesicular: Ruido que se escucha a la auscultación pulmonar en todos los sitios en los que el tejido pulmonar está en contacto con la pared torácica. Se escucha con mayor claridad en las axilas, debajo de las clavículas y en las regiones infraescapulares como un soplo muy suave y es un ruido inspiratorio continuo.
Neumotacógrafo: Es un instrumento que puede medir el flujo respiratorio.
Patrón obstructivo: Se le conoce así a la disminución en el flujo de aire debido a la obstrucción de las vías respiratorias.
Patrón restrictivo: Es aquel en la que existe la disminución en la capacidad pulmonar total debido a la restricción de los pulmones y la pared torácica.
Roncus: Ruido anormal a la auscultación pulmonar que se puede producir por la presencia de moco espeso o por la disminución de la luz por la contracción del músculo bronquial y edema de la mucosa. A la palpación pueden acompañarse de la sensación táctil de frémito.
Volúmenes pulmonares: Estudio la cantidad de aire que existe en nuestros pulmones durante inspiración, espiración y de manera residual.
- Introducción
El espirograma es el registro del movimiento del volumen de aire que entra y sale de los pulmones, se obtiene mediante una prueba de función pulmonar llamada espirometría. Para analizar lo observado en la espirometría, debemos conocer que existen distintos volúmenes y capacidades pulmonares que se obtienen en esta prueba y se describen a continuación (figura 1):
1.1 Volúmenes Pulmonares
Se describen cuatro volúmenes que cuando se suman, son iguales al volumen máximo al que se pueden expandir los pulmones:
a) Volumen corriente o volumen de ventilación pulmonar: es la cantidad de aire que ingresa a los pulmones con cada inspiración o que sale en cada espiración en reposo. Es de aproximadamente 500 ml en el varón adulto.
b) Volumen de reserva inspiratoria: se registra cuando se realiza una inspiración forzada, corresponde al aire inspirado adicional al volumen corriente (aproximadamente 3,000 ml)
c) Volumen de reserva espiratoria: se registra cuando se realiza una espiración forzada, corresponde al aire espirado adicional al volumen corriente (aproximadamente 1,100 ml).
d) Volumen residual: es el volumen de aire que queda en los pulmones después de una espiración forzada; es en promedio de 1,200 ml.
La cantidad de aire inspirado por minuto o ventilación pulmonar normal es de 6 l (500 ml por respiración, por 12 respiraciones por minuto).
1.2 Capacidades pulmonares
En el estudio del paciente con alteraciones pulmonares, a veces es deseable considerar la combinación dos o más de los volúmenes pulmonares. Estas combinaciones se denominan capacidades pulmonares, las cuales se describen a continuación:
a) Capacidad inspiratoria: Es igual al volumen corriente más el volumen de reserva inspiratoria. Representa la cantidad de aire que una persona puede inspirar, comenzando en el nivel espiratorio normal y distendiendo los pulmones hasta la máxima capacidad, su valor aproximado es de 3600 ml.
b) Capacidad residual funcional: Es el volumen de reserva espiratoria más el volumen residual. Representa el aire que queda en los pulmones al final de una espiración normal. La capacidad residual funcional corresponde al volumen pulmonar en el que la tendencia de retracción de los pulmones y la tendencia opuesta de la pared torácica a expandirse son iguales, es decir están en equilibrio, y corresponde a la posición de reposo del aparato respiratorio (aproximadamente 2,300 ml).
c) Capacidad vital: Es el máximo volumen de aire espirado tras un esfuerzo inspiratorio máximo. Se obtiene sumando el volumen de reserva inspiratorio más el volumen corriente, más el volumen de reserva espiratoria (aproximadamente 4,600 ml).
En clínica el valor de la capacidad vital es importante debido a que se utiliza como un índice de la función pulmonar.
d) Capacidad pulmonar total: Es el volumen máximo que puede ingresar a los pulmones tras un esfuerzo inspiratorio máximo (aproximadamente 5,800 ml). Se obtiene sumando la capacidad vital más el volumen residual.
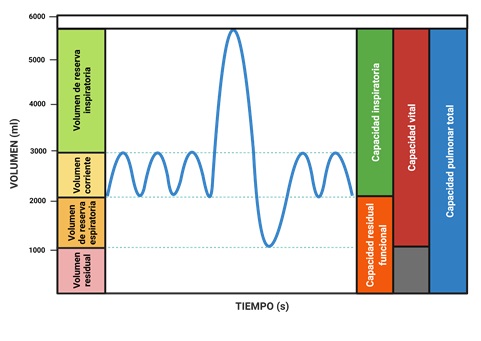
Figura 1- Volúmenes y Capacidades Pulmonares.
1. 3 VOLÚMENES PULMONARES DINÁMICOS
Se denominan dinámicos porque involucran el factor tiempo, para su medida se usa el espirómetro. Para realizarla se pide al sujeto que llene de aire sus pulmones al máximo, hasta alcanzar su Capacidad Pulmonar Total. Posteriormente se le pide que realice una espiración forzada durante al menos 6 segundos. Con esta maniobra se pueden medir los siguientes parámetros funcionales:
Capacidad Vital Forzada (CVF): Es el volumen total que el paciente espira mediante una espiración forzada máxima, después de llenar sus pulmones al máximo.
El FEF 25-75%, es el flujo de aire en la parte media de la espiración forzada entre el 25% y 75% (se mide en litros/s). Es la medida más sensible para detectar la obstrucción precoz de las vías respiratorias, sobre todo en las de pequeño calibre. Se obtiene identificando en el trazado espirométrico el 25% y el 75% de los puntos volumétricos de la Capacidad Vital Forzada, para después medir el volumen y el tiempo entre esos dos puntos (litros/s) (Fig. 2 y 3).
Índice FEV1/CVF (Índice de Tiffeneau): Es la relación entre el volumen espirado en el primer segundo con respecto a la capacidad vital forzada. Este valor se considera patológico cuando es menor de 0.7; todos los valores obtenidos se deben comparar con tablas de acuerdo con la edad, talla y sexo del paciente. Los valores obtenidos en un espirograma se considerarán normales si se encuentran entre el 80 y 120% de los esperados para ese paciente, de acuerdo con tablas de normalidad poblacional. Todos los volúmenes y capacidades pulmonares son aproximadamente un 20-25% menores en mujeres que en varones, y son mayores en personas de constitución grande y atléticas que en personas de constitución pequeña y asténicas.
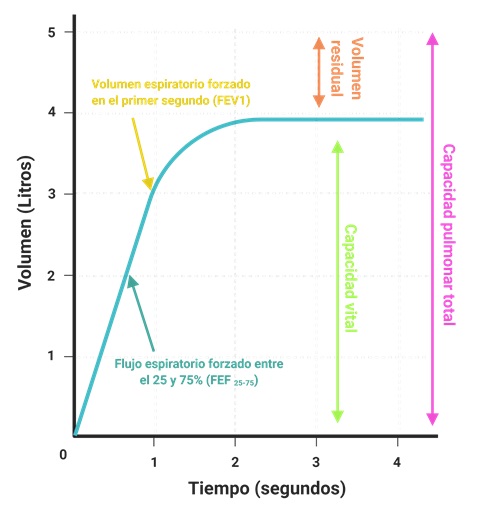
Fig. 2. Espirograma. En el eje horizontal lo que se mide es el aire espirado, por lo que el volumen es cero al inicio del registro.
Existen dos tipos de espirómetros: los abiertos y los cerrados. Los usados en nuestro laboratorio son espirómetros de tipo abierto con medición a partir de un neumotacógrafo, que miden la diferencia de presión que se genera al pasar un flujo laminar a través de una resistencia conocida. El cabezal transforma el flujo turbulento que pasa a su través en laminar, la diferencia de presión existente entre los extremos del neumotacógrafo es directamente proporcional al flujo. El transductor de presión transforma la señal de presión diferencial en señal eléctrica, que luego es ampliada y procesada. La integración electrónica del valor del flujo proporciona el volumen movilizado.
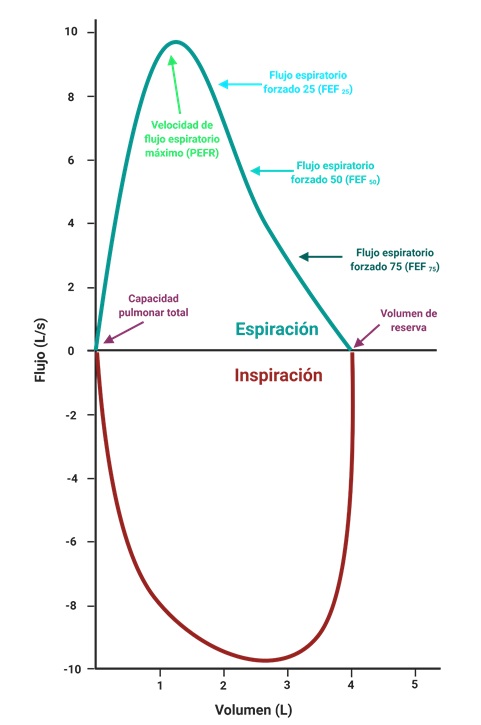
Figura 3. Curva Flujo-Volumen. Relaciona los flujos máximos generados con los volúmenes dinámicos (tanto inspiratorio como espiratorio). En el caso de la rama espiratoria, el primer 30% corresponde a esfuerzo dependiente, mientras que el resto no está relacionado con el esfuerzo si no de la compresión dinámica de las vías aéreas.
Modificado de Koeppen B. M.,B. A. Stanton. Berne y Levy: Fisiología. Elsevier, 6ª Ed., 2009.
2. Actividad en la sesión
- 1 Espirometría
Materiales:
Antes de realizar la práctica, ve el siguiente video en YouTube:
https://www.youtube.com/watch?v=b2Fk13etHdw
Ahora, haz unas pruebas con los pasos que se mencionan a continuación y sigue las recomendaciones de tu docente:
- Realiza una inspiración profunda y mantén el aire.
- Acerca tu boca a la boquilla y tapa tu nariz.
- Realiza una espiración profunda, lo más rápido que puedas.
- Inspira nuevamente pero ahora NO separes tu boca de la boquilla.
- Imprime tus resultados.
- Interpreta tus resultados con ayuda de tu Docente.
Figura 4. Espirometría. Ejemplo.
2.2 Biopac
Abra el programa Biopac Student Lab y de clic en sample lesson data para seleccionar la práctica Gail L12.
Descripción de la interfaz del simulador:
P – P: Resta el valor mínimo del valor máximo encontrado en el área seleccionada
Max: muestra el máximo valor en el área seleccionada
Min: muestra el mínimo en el área seleccionada
Delta: computa la diferencia en amplitud entre el último y el primer punto del área seleccionada
Complete la siguiente tabla con los valores obtenidos del flujo:
| Volumen corriente | |
| Volumen inspiratorio de Reserva | |
| Volumen espiratorio de reserva | |
| Capacidad inspiratoria | |
| Capacidad vital |
Tabla 1
Preguntas
- Defina capacidad pulmonar total:
- Defina volumen residual:
2.3 Biopac
Abra el programa Biopac Student Sab y dé clic en sample lesson data para seleccionar la práctica Gail FEV – L13.
Activar comando máximo y mínimo.
Delta T: muestra la cantidad de tiempo en el área seleccionada.
P – P: resta el valor mínimo del valor máximo encontrado en el área seleccionada.
Usar la fórmula:
VEF x % = (VEFx / CV) (100)
Con la fórmula anterior y los datos en el simulador, complete los datos de la tabla 2
| CV | |
| VEF1 | |
| VEF2 | |
| VEF3 |
Tabla 2
¿Qué cambios esperaría encontrar en un paciente asmático?
2.4 Viñeta Clínicas
Viñeta clínica 1
Masculino de 60 años, exfumador. Inició hace un año y medio con tos seca relacionada con el esfuerzo, a lo cual se agrega disnea progresiva. Presenta hipocratismo digital. Su espirometría revela capacidad vital forzada (CVF) de 65% del predicho, volumen espirado forzado al primer segundo (VEF1) de 75%, relación VEF1/CVF de 91% y capacidad pulmonar total (CPT) de 62%.
- De acuerdo con los datos de la espirometría, ¿cuál es el valor más afectado y qué significado tiene, en términos sencillos?
El diagnóstico de este paciente fue fibrosis pulmonar idiopática, una enfermedad que se produce cuando el tejido pulmonar se daña y se producen cicatrices. El patrón que mostró su espirometría se denomina restrictivo, y está caracterizado por la disminución de la CPT (menos de 80% del predicho) con una relación VEF1/CVF en rango normal (80 a 120% del predicho).
- Basado en sus conocimientos sobre esta prueba, ¿qué significado tiene una disminución del CPT con una relación VEF1/CVF normal?
Viñeta clínica 2
Masculino de 66 años, fumador a razón de 40 cigarrillos diarios; como antecedente de importancia es trabajador de una empresa de elaboración y procesado de fibra de vidrio. Acude a consulta por presentar disnea que ha aumentado progresivamente asociada a tos escasamente productiva. A la exploración física solo se encuentra disminución del murmullo vesicular en ambos campos pulmonares y roncus dispersos, el resto sin alteraciones.
Se le realizó una espirometría encontrando los siguientes valores: (figura 1)
FVC: 4.320 L (105% del predicho),
FEV1: 1.740 L (59% del predicho),
FEV1/FVC (Índice de Tiffeneau): 40% del predicho
Preguntas
- De acuerdo con la figura 1, ¿Las curvas de flujo-volumen y volumen-tiempo cumplen los criterios de aceptabilidad?
- ¿Cómo encuentra los valores obtenidos en la espirometría del paciente (FEV1/FVC, FEV1, FVC)?
- ¿Qué patrón cumple la espirometría realizada?
El diagnóstico del paciente es enfermedad pulmonar obstructiva crónica, padecimiento que se puede subdividir en enfisema pulmonar o bronquitis crónica. En este paciente se encuentran como factores de riesgo el tabaquismo intenso y su ocupación, en donde se encuentra expuesto a fibra de vidrio crónicamente. La espirometría cumple un patrón obstructivo, el cual se puede diagnosticar con una relación FEV1/FVC o índice de Tiffenaeu <70%.
- De acuerdo a la figura 1, ¿Cómo encuentra los volúmenes pulmonares dinámicos después de la aplicación del broncodilatador?
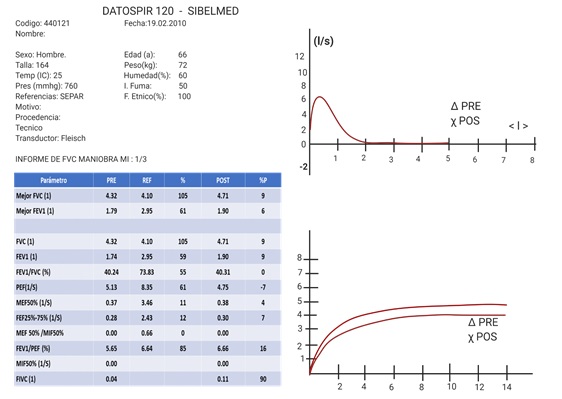
Figura 1
Figura 5. Espirometría. En la figura 1, en la columna denominada “POST” se encuentran los valores tomados después de la aplicación de un broncodilatador para observar si hay mejora en los volúmenes pulmonares dinámicos; los criterios para afirmar que existió mejoría son un aumento del 12% o de 200 ml respecto a la primera toma.
1. Anexo
INTERPRETACIÓN DE LOS RESULTADOS
CRITERIOS DE ACEPTABILIDAD
La decisión sobre la aceptabilidad de una maniobra de espirometría forzada considerará su inicio, su transcurso y su finalización.
- El inicio debe ser rápido y sin vacilaciones. Como criterio adicional para valorar el inicio de la maniobra se puede utilizar el tiempo en alcanzar el flujo espiratorio máximo (PET), que debe ser inferior a los 120 ms. Si es mayor, se indicará al paciente que sople más rápido al inicio.
- El transcurso de la maniobra espiratoria debe ser continuo, sin artefactos ni evidencias de tos en el primer segundo que podrían afectar el FEV1. Para verificarlo, debe observarse tanto la gráfica de volumen-tiempo como la de flujo-volumen. En caso de no obtener un registro correcto, generalmente debido a tos o cierre de la glotis, se pedirá al paciente que la realice más relajado (sin dejar de soplar fuerte) y que no disminuya la fuerza generada hasta el final de la espiración.
- La finalización no debe mostrar una interrupción temprana ni abrupta de la espiración, por lo que los cambios de volumen deben ser inferiores a 25 ml durante ≥1s. El final «plano» de la maniobra solo se ve en la curva volumen-tiempo. La maniobra debe tener una duración no inferior a 6 s. Los adultos jóvenes pueden tener dificultad para mantener la espiración más de 4 s, a veces menos. En estos casos hay que verificar que el final no haya sido abrupto. En caso de una mala finalización, se pedirá al paciente que no pare hasta que se le indique, aunque le parezca que no sale aire.
Una maniobra será considerada útil (de ella se derivarán los parámetros espirométricos) cuando tenga un buen inicio y no existan artefactos en el primer segundo. Se considerará que es aceptable (deberán tenerse en cuenta los errores para determinar si pueden utilizarse los parámetros espirométricos obtenidos) cuando no existan errores en el inicio, en el transcurso ni en la
finalización.
VER LOS EJEMPLOS GRÁFICOS DE LOS CRITERIOS DE ACEPTABILIDAD AL FINAL DE ESTE DOCUMENTO.
CRITERIOS DE REPETIBILIDAD
La diferencia entre las 2 mejores CV, CVF y FEV1 aceptables debe ser inferior a 150 ml. Se realizan un mínimo de 3 maniobras aceptables, con un máximo de 8, dejando entre ellas el tiempo suficiente para que el paciente se recupere del esfuerzo.
Valores de referencia
Los parámetros de las pruebas de función pulmonar presentan una gran variabilidad interindividual y dependen de las características antropométricas de los pacientes (sexo, edad, talla, peso y raza). La interpretación de la espirometría se basa en la comparación de los valores producidos por el paciente con los que teóricamente le corresponderían a un individuo sano de sus mismas características antropométricas.
Interpretación
La espirometría es útil para el diagnóstico, para la valoración de la gravedad y para la monitorización de la progresión de las alteraciones ventilatorias. Su interpretación debe ser clara, concisa e informativa y su evaluación debe ser individualizada, teniendo en cuenta la representación gráfica y los valores numéricos junto con la integración del interrogatorio clínico. Se considera que la espirometría es normal cuando sus valores son superiores al límite inferior del intervalo de confianza (LIN). El LIN está alrededor del 80% del valor teórico del FEV1, CVF y CV, de 0,7 para la relación FEV1/FVC, y aproximadamente el 60% para el FEF25-75% en sujetos menores de 65 años y de tallas no extremas.
EJEMPLOS GRÁFICOS DE LOS CRITERIOS DE ACEPTABILIDAD
Recordar que se deben considerar los siguientes puntos: Inicio Adecuado
- Elevación abrupta y vertical del volumen forzado y se debe alcanzar en menos de 120 ms.
Terminación adecuada
- Sin cambios mayores de 25 ml durante al menos 1 segundo en la curva volumen- tiempo.
Libre de artefactos
- Sin terminación temprana
- Sin tos
- Sin cierre glótico
- Sin esfuerzo variable
- Sin exhalaciones repetidas
- Sin fuga alrededor de la boquilla.
EJEMPLOS
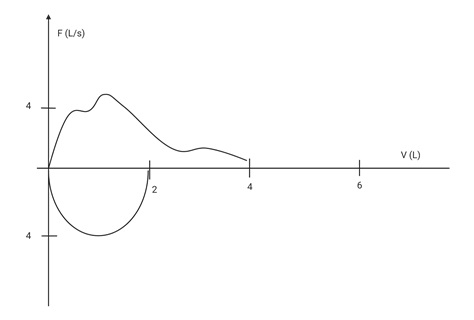
Inicio no adecuado. Sin presencia de elevación abrupta y vertical.
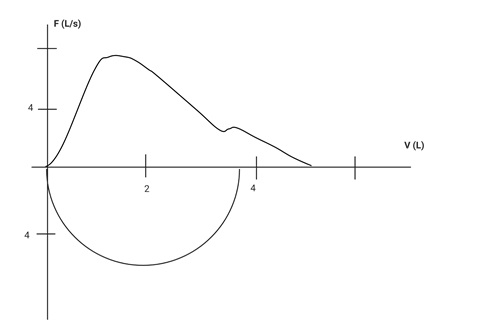
Doble exhalación. Posterior a inicio que tampoco es adecuado, se presenta un segundo pico que indica que se realizó una segunda exhalación.
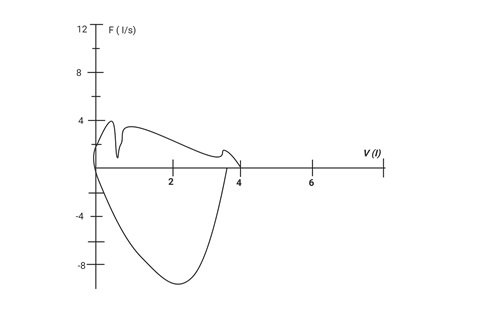
Fuga de a aire a través de la boquilla. Se presenta inicio súbito. Con presencia de picos y descensos abruptos que indican que el flujo no es continuo por presencia de fuga intermitente de aire entre la boquilla y el paciente.
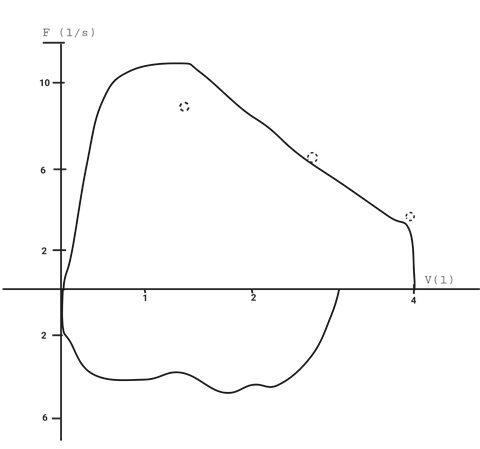
Cierre glótico. Con inicio inadecuado con doble exhalación y en la parte final de la exhalación se presenta caída abrupta del flujo, que indica que durante la exhalación forzada se presentó cierre abrupto de vía aérea superior (glotis) por el esfuerzo forzado realizado.
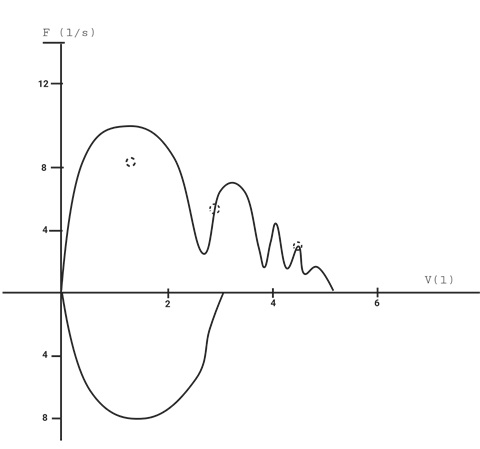
Tos. Durante el descenso se presentan múltiples picos que indican esfuerzos súbitos y continuos sugerente de acceso de tos.
Alteraciones respiratorias: un enfoque espirométrico clínico
Alteraciones Obstructivas
En este tipo de alteración las enfermedades más representativas son la Bronquitis crónica, el enfisema y el asma, las tres se engloban en el término, Enfermedad Pulmonar Obstructiva Crónica (EPOC), la cual se caracteriza por obstrucción crónica de las vías aéreas pequeñas.
El flujo aéreo puede verse obstruido de tres formas:
- Excesiva producción de moco en la bronquitis,
- Estrechamiento causado por espasmo bronquial como en el asma
- Colapso de las vías aéreas durante la espiración como en el enfisema.
Se define por una relación FEV1 /FVC reducida (menor del LIN). En la práctica clínica el uso ha impuesto, por su sencillez, la definición de obstrucción a partir de una relación FEV1 /FVC menor de 0,7.
Como ya se mencionó, existe una dificultad para el vaciamiento pulmonar, en la mayoría de las ocasiones el ingreso de aire es normal, lo que en la espirometría se traduce, como una disminución de la velocidad de flujo espiratorio para cualquier volumen pulmonar y aumento del volumen residual.
Conforme la enfermedad avanza se observa disminución del índice de Tiffeneau, mayor aumento del volumen residual con Capacidad pulmonar total normal o aumentada, así como aumento de la relación Volumen Residual/Capacidad Pulmonar Total y descenso de la Capacidad Vital por el aumento del volumen residual. En adultos un descenso del índice de Tinneauf por debajo de 0.7 se considera un patrón obstructivo.
Alteraciones restrictivas
Se caracterizan por dificultad para el llenado pulmonar lo que originará disminución de los volúmenes pulmonares especialmente de la Capacidad Pulmonar total y de la Capacidad Vital. El diagnóstico se establece cuando la capacidad pulmonar total es menor del 80% del valor esperado.
Se define por una FVC reducida con una relación FEV1/FVC por encima del LIN o incluso al valor medio de referencia. Se debe sospechar un trastorno restrictivo cuando la FVC esté por debajo del LIN, la relación FEV1/FVC supere su LIN.
Estas alteraciones se clasifican en intraparenquimatosas extraparenquimatosas, dependiendo de dónde se encuentre lo que está causando la restricción al llenado. En las intraparenquimatosas como en la fibrosis, existe rigidez del parénquima, lo que causa que al pulmón le cueste trabajo llenarse de aire, el volumen residual disminuye con un flujo espiratorio normal o casi normal.
Cuando la restricción es extraparenquimatosa por disfunción inspiratoria y espiratoria, al pulmón le cuesta trabajo llenarse y vaciarse, por lo que el volumen residual aumenta al no poder vaciarse adecuadamente.
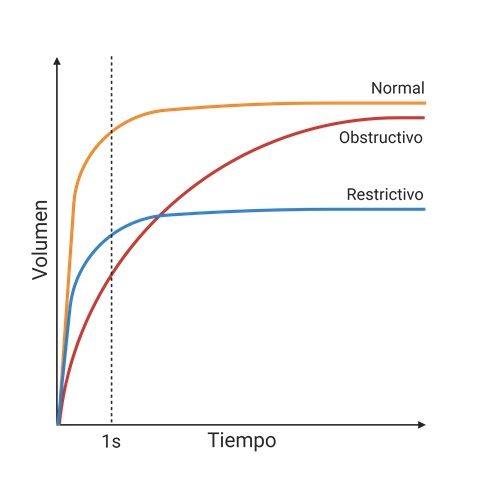
Se muestra el espirograma de un paciente normal, de un paciente con un patrón respiratorio obstructivo y el de un paciente con un patrón respiratorio restrictivo.
Modificado de Manual para el uso e interpretación de la espirometría por el médico, 1ª Ed. Asociación Latinoamericana del Tórax. México, 2007.
- Referencias
- Fox, Stuart Ira., Fisiología Humana, 13ª edición, Mc Graw Hill, México D.F., 2014.
- Peter Atkins, Julio De Paula, “Atkins Química Física”, 8va edición, Editorial Médica Panamericana, 2007.
- Guyton, A. C. y Hall, J. E. Tratado de Fisiología Médica. 13a Ed. Barcelona, España. Editorial Elsevier Saunders, 2016.
- Ganong WF. Fisiología Médica. Mc Graw Hill – Lange, 25ª Edicion 2016.
- Boron W. y Boulpaep, E. Medical Physiology, 3a Ed., Philadelphia, Editorial Elsevier- Saunders, 2017.
- Manual para el uso y la interpretación de la espirometría por el médico, 1ª Ed. Asociación latonoamericana del Tórax. México, 2007.
- Oliva Hernandez C. Estudio de la función pulmonar en el paciente colaborador Parte I. Anales de Pediatría, Asociación Española de pediatría. 2007. P 393- 406.
- Selman M, Mejía M, Pardo A. Fibrosis pulmonar idiopática. Rev Invest Clin. 2009 May-Jun;61(3):233-42.
- Blanco E, Naya C, & Rodríguez de la Iglesia MA. (2010). Varón de 43 años con disnea: EPOC?. Cad Aten Primaria, 17, p. 134.
Esta obra está bajo una
Licencia Creative Commons
Atribución 4.0 Internacional



Comentarios recientes